Plano de Saúde

Unimed Asserjuspar:
- REAJUSTE ANUAL EM MAIO
- Para não dependentes legais em IR, cobra-se a mensalidade de sócio usuário no valor de R$ 67,80 junto com a mensalidade Unimed escolhida
Os servidores de fora da nova cobertura devem se atentar ao grupo de municípios abrangidos pelo plano substituto. Grupo de Municípios: Curitiba, Adrianópolis, Almirante Tamandaré, Araucária, Balsa Nova, Bocaiúva do Sul, Campina Grande do Sul, Campo Largo, Campo Magro, Cerro Azul, Colombo, Contenda, Doutor Ulysses, Fazenda Rio Grande, Itaperuçu, Lapa, Mandirituba, Pinhais, Piraquara, Porto Amazonas, Quatro Barras, Rio Branco do Sul, São José dos Pinhais, São Mateus do Sul e Tunas do Paraná.
Pedidos de exclusão, alteração ou inclusão devem ser solicitados na secretaria da ASSERJUSPAR por escrito ou por e-mail até o dia 25 ás 17:00Hrs, data limite para as providências no portal da UNIMED, após essa data a mensalidade do mês seguinte será gerada de forma integral.
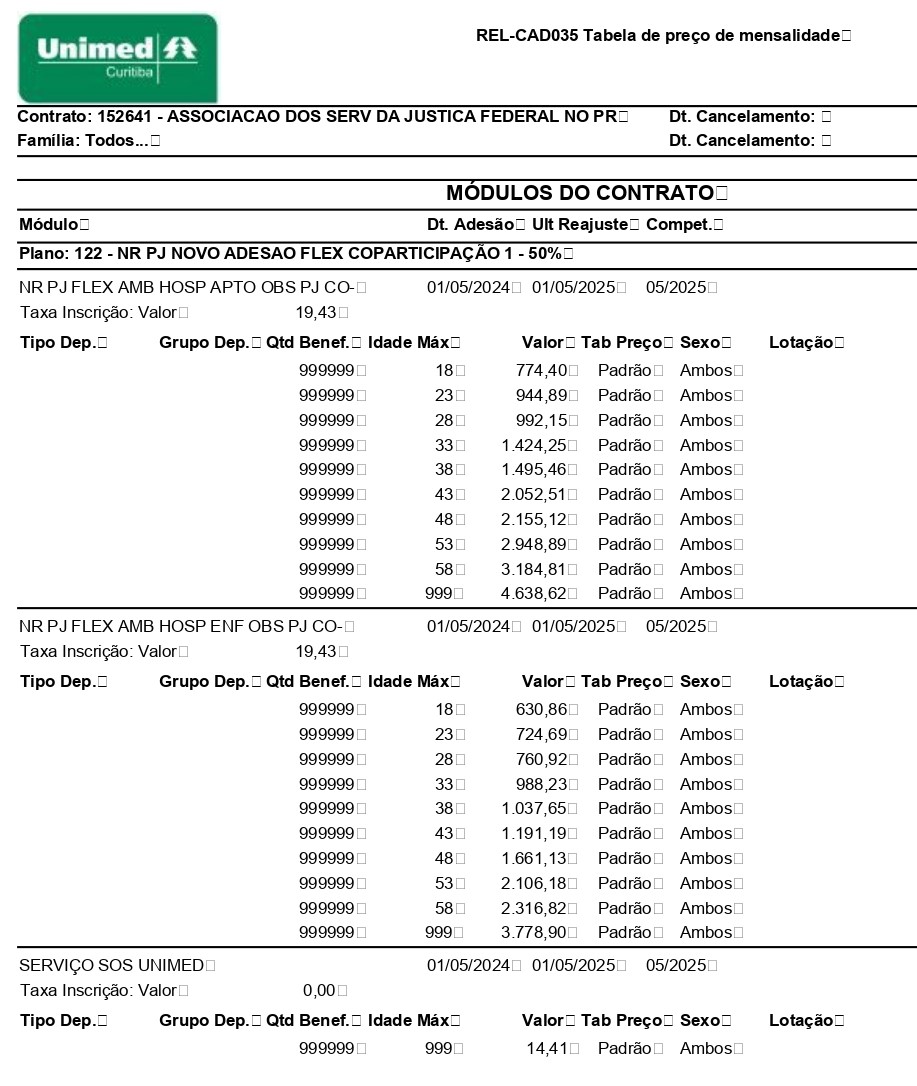
A acomodação continuará havendo a opção de enfermaria e apartamento, nos 02 módulos disponíveis. Teto de coparticipação em R$ 116,59 por procedimento. A tabela foi “adequada” ao novo modelo de 2 módulos apenas, diferente do contrato atual que tem 05 módulos. Nessa adequação o valor total da fatura é que é o parâmetro e a redistribuição entre as faixas é feita automaticamente seguindo o percentual de variação entre as faixas etárias, estabelecido pela própria ANS.
Estamos à disposição para eventuais dúvidas, pedimos desculpas, mas lutamos até o fim com tudo que tínhamos.
O plano Flex possui atendimento eletivo em Curitiba e região e fora dessa área somente em casos de urgência e emergência.
Dessa maneira, quem está fora de Curitiba poderá utilizar em situações de urgência e emergência e quando estiver em Curitiba poderão utilizar também os atendimentos eletivos.
Coparticipação: 50% em consultas e procedimentos ambulatoriais. Isento de coparticipação nos internamentos clínicos, cirúrgicos, UTI ? se procedimentos realizados durante a hospitalização. Teto de coparticipação em R$ 116,59 por procedimento, ou seja, se fizer procedimentos de alto custo (ressonância, por exemplo) que tenha custo de mais de R$ 1.000,00 e que 50% desse valor daria R$ 500,00, a pessoa só vai coparticipar até o teto, que é R$ 116,59. Se fizer 02 quantidades desse procedimento, será R$ 116,59 para cada um, então virá a cobrança de R$ 233,18 (116,59 x 2 = 233,18), lembrando que esse valor de teto pode sofrer alterações ao longo do tempo e dependendo do procedimento.
Vantagens: Maior rede credenciada do Estado composta por mais de 380 prestadores. Mais de 4.700 médicos cooperados, 93 laboratórios (sendo 20 unidades próprias), 54 hospitais e 245 clínicas compõem a nossa rede de atendimento.
- disponibiliza o SOS Unimed Emergência: ambulâncias providas com os equipamentos de última geração, prontas para atenderem em qualquer local de Curitiba, Araucária e São José dos Pinhais. O SOS Unimed Emergência não possui carência e os medicamentos e materiais usados durante o atendimento não tem custo adicional.
Além da assistência com ambulâncias, o SOS Unimed Emergência disponibiliza o SOS Unimed Fone, com aconselhamento médico 24h por meio de um número gratuito.
Poderá haver as Carências de doenças pré-existentes descritas a baixo, dependendo da avaliação da Unimed referente à carta de orientação ao beneficiário, ao qual ira conter informações sobre o dependente ou sócio a ser incluso no plano, as carências a baixo também são as carências normais do plano caso não haja portabilidade de um plano anterior:
Carências:
24 horas: Atendimento de urgência ou emergência;
30 dias: Consultas e exames de patologia clínica;
90 dias: Procedimentos de diagnose e terapia, a saber;
180 dias: Internamentos clínicos ou cirúrgicos, bem como procedimentos cirúrgicos em regime ambulatorial;
300 dias: Partos a termo;
06 meses: Para acomodação individual.
Toda carta de reaproveitamento de carência para ser acatada pela Unimed, deverá atender as 3 exigências abaixo:
- Estar dentro dos 30 dias da exclusão do beneficiário do plano anterior.
( EX: As exclusões de plano PJ da Unimed Curitiba são realizadas somente no primeiro dia útil de cada mês, nestes casos a carta possui validade até 30 dias da data de exclusão. Deverá se atentar os meses que possuem 31 dias.)
- A declaração estar datada dentro dos 30 dias da exclusão do beneficiário.
- E o ultimo pagamento ter ocorrido até 30 dias da exclusão.
Somente é aceita para este tipo de solicitação, a carta da própria operadora de saúde aonde o beneficiário pertence, e caso não seja ele o titular do plano deverá a carta estar no nome do titular do plano com seus respectivos dependentes.
Se a declaração não atender 1 das exigências o reaproveitamento das carências não serão realizadas.
*** A carta de reaproveitamento de carência Não tem validade e não é aceita para abater carências em relação a doenças pré-existentes informadas pelo beneficiário do plano ao preencher a DECLARAÇÃO DE SAÚDE ENTREVISTA QUALIFICADA ou doenças pré-existentes informadas pela Unimed Curitiba.
Informe-se junto à Asserjuspar sobre quem tem direito a ser inscrito na Unimed (familiares).
Fones : (41) 3076-4020 e 3076-6090